Тибиална хемимелия – рядко срещана вродена малформация, чието лечение представлява сериозно предизвикателство. Подходящият лечебен подход варира в зависимост от многото подтипове и свързаните деформации на коляното и глезена. Ампутацията все още се счита за най-широко приетото лечение, но обикновено не се предпочита от семействата. В резултат на това са разработени и други реконструктивни възможности. В следващите два случая извършихме реконструкция на колянната става чрез сливане на глезенната става, вместо ампутация. Тази техника не е описана досега в литературата и е наречена реконструктивна техника на Чабуко̀глу или круриспластика.
Въведение
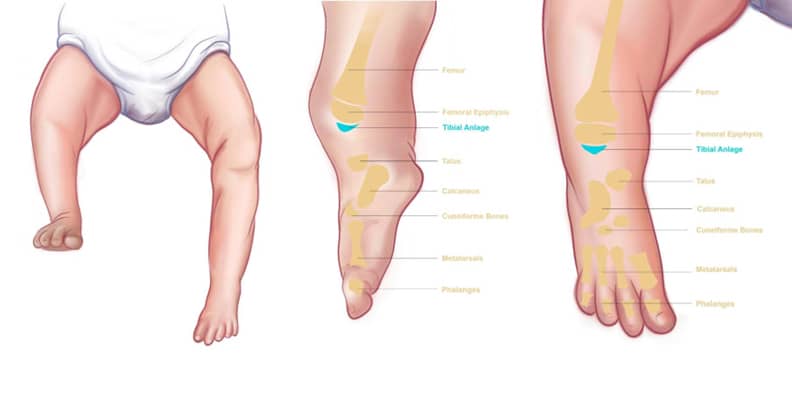
Тибиалният дефицит (TD) е вродено увреждане на долния крайник, което може да се прояви чрез различни аномалии на тибията — от хипопластична (недоразвита) до пълно отсъствие на тибията. Фибулата (малката пищялна кост) е налице и може да бъде нормална или диспластична. Това рядко състояние засяга приблизително един на милион живородени в Съединените щати. Това явление може да бъде спорадично или свързано с фамилна история. Аномалията може да бъде едностранна или двустранна, да се появява като изолирана деформация или като симптом на по-сложен малформационен синдром. Най-често се наблюдава едно краче по-късо от другото. Чести са нарушения в коляното и глезена, както и кожни признаци като дупчици над главата на фибулата или в края на тибията.
Съществуват няколко системи за класификация на тибиалната хемимелия. Диагнозата се разделя на четири варианта, основани на рентгенографски находки според класификацията на Джоунс от 1978 г., която често се използва в клиничната практика. През 1985 г. Каламчи и Дау я усъвършенстват, а през 2008 г. Уебър създава класификация, базирана на ЯМР. Най-новата система е формулирана от Пейли през 2003 г. и е обновена през 2016 г.
Опциите за лечение на тибиалната хемимелия все още предизвикват спорове. Златният стандарт за тежки случаи с пълна липса на тибия е ампутация през коляното и поставяне на протеза. Успешни случаи на ампутация в ранна детска възраст са докладвани в литературата. Въпреки че семействата често са против, функционалните резултати от ампутацията — най-конвенционалния метод на лечение — са забележителни. Методът на лечение варира в зависимост от наличието на проксималната тибия, наличието на патела и състоянието на квадрицепсовия механизъм.
В настоящия труд представяме два случая на тибиална хемимелия, които не попадат в нито една от съществуващите класификации, заедно с нов хирургичен метод, който ще отвори път за алтернативни начини на лечение.
 Случай 1
Случай 1
Тригодишно момче без близка роднинска връзка беше прието преди осем години по време на амбулаторна консултация. По време на рутинно ултразвуково изследване беше диагностицирано антенатално отсъствие на тибия и фибула от същата страна. Не е имало история за употреба на тератогенни лекарства през бременността на майката. Майката е родила пациента на 22-годишна възраст с цезарово сечение на 36-та гестационна седмица. Бременността е протекла без усложнения. В семейството не е наблюдавана агенезия (липса) на крайници. Детето не е имало други системни аномалии, освен агенезия на тибията и фибулата. В болницата, където е родено, не е извършен генетичен анализ. По време на преглед от други лекари е препоръчана дезартикулация на колянната става и ходене с протеза.
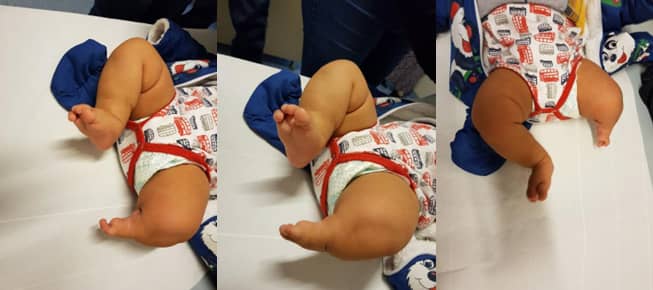
При първоначалния преглед беше отбелязано, че пациентът ходи, използвайки дясната си стъпала и лявото коляно заради разликата в дължината. Докато стоеше прав, той стъпваше с лявото стъпало с пълна подметка (плантиградено), докато дясното стъпало не докосваше земята (Фиг. 1 A, B).
Фиг. 1. А: Изображение на долните крайници на детето по време на ходене
B: Изображение на долния крайник на детето в изправено положение
Позицията на пациента при стоене е илюстрирана по-долу като медицински рисунки (Фиг. 2. А. В. С.). Освен това беше отбелязано отсъствие на пети лъч на същия крак.
Фиг. 2: А. Медицински рисунки на дете в изправено положение
B. Латерален изглед
C. Антеропостериорен изглед
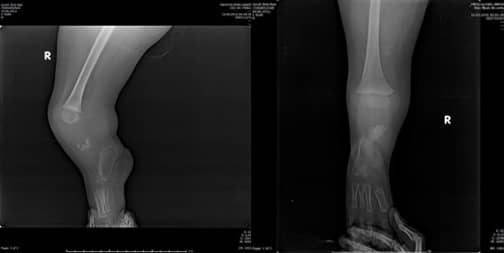
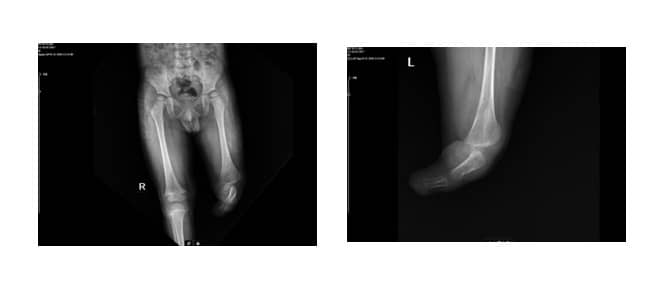
Рентгеновите снимки на пациента показаха пълна агенезия на тибията и фибулата (Фиг. 3 А, В).
Фиг. 3. А: Латерален изглед
B: Антеропостериорен изглед
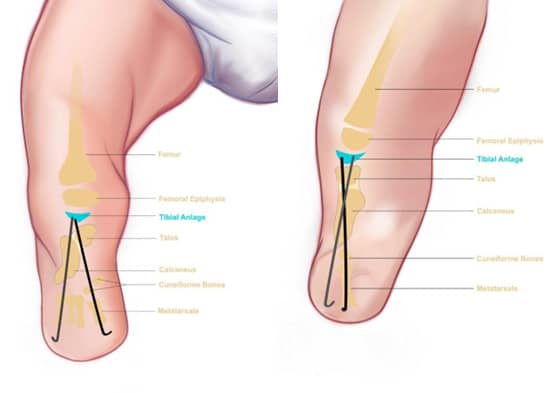
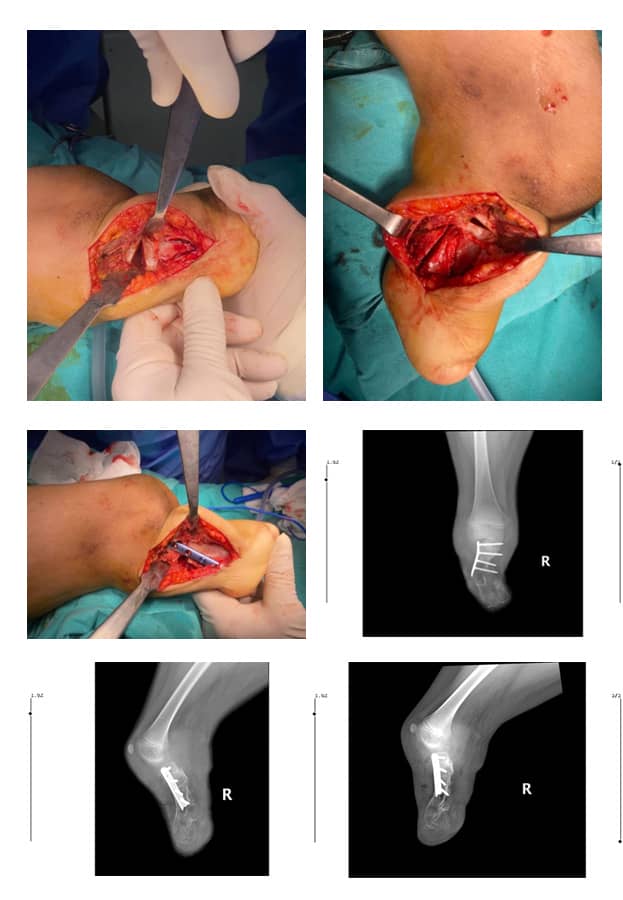
Пациентът претърпя операция на 3-годишна възраст. Поради наличието на тибиален зачатък и пателарен сухожилие на магнитно-резонансната томография (ЯМР), решихме да извършим реконструктивна операция вместо дезартикулация на коляното. Преоперативният изглед на тибиалния зачатък и костите на глезена е показан на снимката (Фиг. 2). Един от най-важните мотиви за извършване на тази операция беше да осигурим на детето по-функционален начин на ходене. Затова хирургично отстранихме хондралните части на калканеуса и талуса и извършихме артродеза (Фиг. 4).
Фиг. 4: Преоперативен изглед, показващ тибиалния зачатък и талокалканеална артродеза
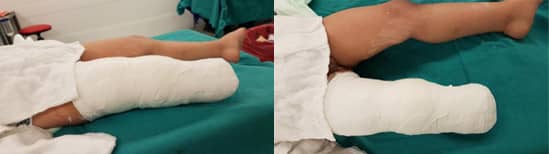
След това, след завъртане на стъпалото с 90 градуса в посока на плантарна флексия (вертикализация), го поставихме под тибиалния зачатък и фиксирахме съединението между тибиалния зачатък и талокалканеалната връзка с Киршнерови телове. Долният крайник на пациента беше поставен в циркулярен гипс за два месеца след операцията (Фиг. 5).
Фиг. 5: Следоперативен изглед на крайника с дълга гипсова шина
След сливането на талуса с тибиалния зачатък, ремонти на страничните колатерални връзки (LCL и MCL) не бяха извършени, тъй като не беше известно как костта и хрущялът ще се развият при растящо дете. Пръстите на краката бяха ампутирани, за да се осигури правилното напасване на протезата и носещата функция.
Артродезата на останалите кости в средната и предната част на стъпалото (метатарзалните и тарзалните кости) не беше обмисляна веднага, тъй като с времето ампутационният остатък би се удължил. Тази процедура нарекохме „крузис пластика“ и я описахме като реконструктивна техника на Чабукоулу.
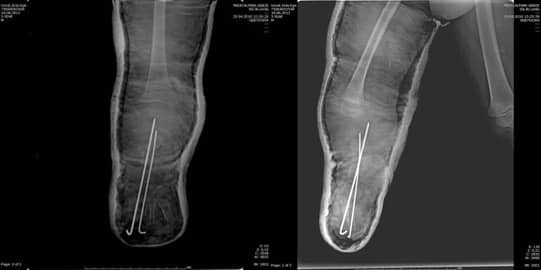
Медицински рисунки и рентгенови снимки на тази процедура са показани на Фиг. 6. Глезенът, който формира крузиса под тибиалния зачатък, може активно да изпълнява разгъване и сгъване.
Когато пациентът дойде при нас за проследяване осем години по-късно, беше установено, че изпитва болка поради костно израстъче в задно-страничната част на крузиса, както и валгусна деформация и липса на приблизително 25-градусово разгъване в коляното.
Фиг. 6. А, В. Медицински рисунки на реконструктивната техника на Чабукоолу
С, D. Следоперативни рентгенови снимки
След като гипсът беше свален след два месеца, пациентът започна да носи тежестта си с помощта на протезата, а движенията в коляното започнаха да поемат натоварване при изправено положение с протезата. С течение на времето беше установено, че дебелината на костта се увеличава в резултат на осификацията на хрущялите и поради натоварването, което пациентът прилага, в съответствие с принципа на Волф. Междувременно пациентът е провеждал активна физиотерапия. В края на този процес беше извършено укрепване на квадрицепса. Наблюдаваше се, че костите на стъпалото и глезена, които формират крузиса под тибиалния зачатък, могат активно да изпълняват разгъване и сгъване.
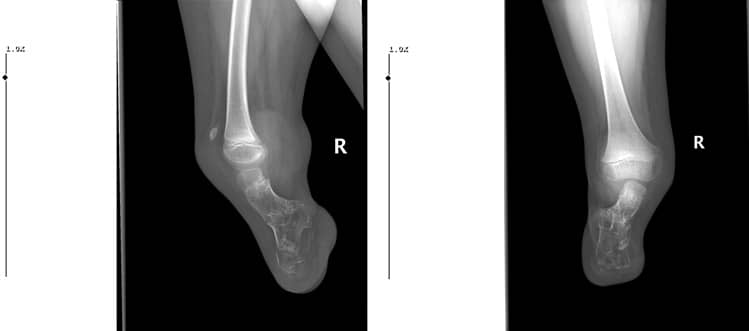
Когато пациентът дойде при нас за контрол осем години по-късно, беше установено, че изпитва болка поради костно израстъче в задно-страничната част на крузиса, валгусна деформация и липса на приблизително 25-градусово разгъване в коляното (Фиг. 7. А, В.).
Фиг. 7: А: Сагитален изглед
B: Коронален изглед
Обхватът на сгъване беше почти пълен. В резултат на това беше препоръчана операция за корекция на механичната ос, за да се постигне почти пълно разгъване на коляното и за отстраняване на костното израстъче, което притиска протезата. Планирана беше отворена клиновидна остеотомия с цел предотвратяване на скъсяване на остатъка на крузиса, според рентгеновото изследване на пациента.
Преоперативни изображения, показващи валгусната и флексионната деформации на засегнатия крак (Фиг. 8 А, В).
Фиг. 8: Преоперативни изображения, показващи
А. Валгусна деформация
В. 25-градусова контрактура на флексият
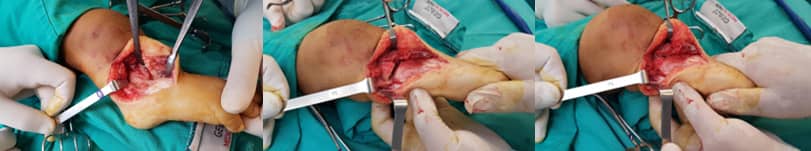
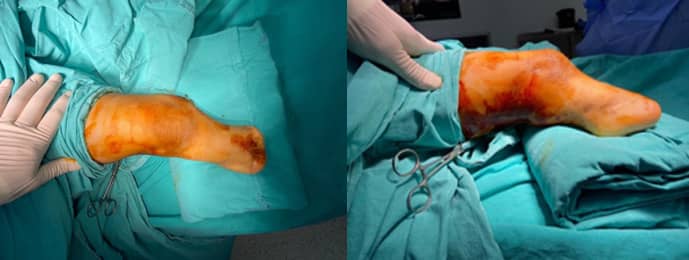
Операцията протече със запазване на пателарния сухожил и отстраняване на клиновидно-метатарзалната връзка, която притискаше кожата. По време на измерванията беше извършена отворена клиновидна остеотомия за корекция на деформацията в две равнини поради наличието на бизагитална деформация. Отстранената клиновидно-метатарзална връзка беше поставена в празната остеотомична зона за сливане, а фиксацията беше осъществена с плоча и винтове (Фиг. 9 А, В, С, D, E, F)
Фиг. 9
А: Отворена клиновидна остеотомия
B: Отстранен автотрансплантат от 4-ти метатарзал
C: Фиксация с плоча и винтове
D: Следоперативен антеропостериорен изглед
E: Следоперативен латерален изглед
F: Следоперативен кос изглед
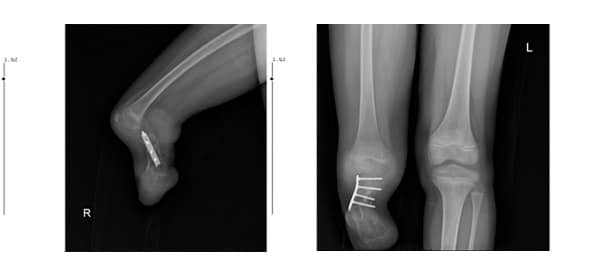
В края на втория следоперативен месец пациентът нямаше болка и рентгеновото изследване показа сливане на костта на мястото на остеотомията (Фиг. 10 А, В).
Фиг. 10. След 2 месеца рентгеновото изследване показва сливане на костта на:
А. Латерален изглед
В. Антеропостериорен изглед
Случай 2
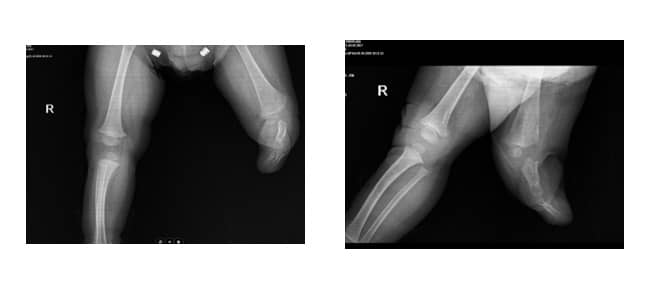
На нашата клиника беше насочено 7-месечно момче поради тежка деформация на лявото стъпало. Установено бе отсъствие на 5-ти лъч на десния крак, дефект на три реда и талипес еквиноварус на левия крак (Фиг. 11 А, В). Семейната анамнеза беше отрицателна за аномалии на крайниците. Пациентът имаше нормален квадрицепсен сухожилие и патела.
Фиг. 11. А. Клинични снимки на засегнатата страна
B. Рентгенови снимки на засегнатата страна
Сестрата на пациента няма аномалии на крайниците. Майката е родила чрез цезарово сечение на 38-та гестационна седмица, когато е била на 23 години. Бременността на майката е била без усложнения. Няма данни за прием на тератогенни медикаменти по време на бременността. Майката не е имала и фебрилни заболявания през този период. Пациентът не е бил подложен на генетични изследвания.
За този пациент също беше приложена реконструктивната техника на Чабукоолу. Извърши се сливане между талуса и калканеуса, както при предишния случай. Освен това не бяха правени артродези на ставите в средното и предното стъпало, за да се предотврати спиране на растежа на костите. След това беше постигнато сливане между тибиалния зачатък и талуса, фиксирано с две Киршнерови телове, а пателарният сухожил беше зашит за талуса. Пръстите на този пациент също бяха ампутирани, за да се адаптира протезата към остатъка.
При детското проследяване не беше извършена хирургична намеса от дясната страна. Обхватът на сгъване в лявото коляно беше оценен на 50 градуса. Това дете активно използваше протеза под коляното и нямаше оплаквания (Фиг. 12 А, В).
Фиг. 12. Рентгенови снимки 2 години след операцията
А. Антеропостериорен рентген
В. Латерален рентген
Обсъждане
Предложени са няколко класификационни системи за тибиална хемимелия (TH). Джоунс публикува първата си класификация през 1978 г., базирана на рентгенови находки. Тридесет години по-късно Уебер представи нова класификационна система, която отчита както рентгеновите данни, така и хрущялния зачатък. Палей установи, че при използване на неговата система за класификация не са открити случаи, които да не могат да бъдат класифицирани. Въпреки това, тези два случая не попадат в нито една от трите класификационни системи.
Всъщност нашата цел в тази серия от случаи беше да създадем функционално коляно, използвайки наличното стъпало и глезен, и да преобразуваме дисартикулацията на коляното в по-функционална ампутация под коляното. В тези два случая беше извършена реконструкция, а не ампутация, поради различни причини.
Първо, ампутацията не е приета форма на лечение в нашата култура, както е било в египетската и персийската култури. Авторите често се срещат с по-големи деца и тийнейджъри с различни вродени дефекти на крайниците, които използват патерици и ходят на колене, но въпреки това отказват да претърпят ампутация на някой от крайниците си.
Второ, наличието на квадрицепсния сухожил и пателата в колянната става дава приоритет на реконструкцията пред дисартикулацията. Въз основа на факта, че и двамата пациенти имаха патела и квадрицепс, извършихме реконструкция с техниката на Чабукоолу.
Една от причините да изберем реконструкция вместо дисартикулация на коляното беше да създадем по-активен крак, като запазим съществуващите кости и стави заедно с проприоцептивната и сензорната функция на стъпалото.
Наличието на тибиален зачатък ни насочи към реконструкция, вместо към ампутация.
Всъщност, при някои случаи на тибиална хемимелия имитирахме структурата на глезена чрез сливане на калканеуса и талуса.
При тежките форми на тибиална хемимелия, както в нашите случаи, диспластичните мускули на прасеца и дисталните феморални кондили са недостатъчни, за да покрият дисартикулирания остатък при пациентите. Следователно, ако се приложи дисартикулация, могат да възникнат кожни усложнения като разпадане на рани, развитие на улцерации и мазоли поради концентрацията Натискът върху малкия товароносещ остатък и липсата на достатъчно меки тъкани за покриване на остатъка често водят до кожни проблеми. Тези проблеми удължават престоя на пациента в болницата и възпрепятстват ранната и активна протетична рехабилитация.
Предишни изследвания
Предишни изследвания показват, че дисталната феморална епифиза отговаря за повече от две трети от растежа на костта. Следователно резултатът може да бъде същият, както при ампутация в центъра на бедрената кост. Нормалният растеж на бедрената кост не се влияе от дисартикулацията на коляното или други палиативни процедури.
Според Браун, централизацията на фибулата дава на пациента предимствата на ампутация под коляното, като пациентът функционира по-добре отколкото при ампутация над коляното. В изследване на Бехр и колеги беше установено, че пациентите с ампутация под коляното имат по-добра история на използване на протеза, по-добро прилепване на протезата, по-малка консумация на енергия при ходене и по-бърза скорост на ходене при неблагоприятни метеорологични условия в сравнение с други нива на ампутация.
Литература
- Fang WH, Thomas E, Fan J, Leis AR, Rosenfeld SR. Двустрaнни калканеални трансфери за лечение на вродени дефицити на тибията: нов хирургичен метод и клиничен случай. JAAOS Global Research & Reviews. 2022;6(12). doi:10.5435/JAAOSGLOBAL-D-22-00070
- Weber M. Нова класификация и оценка за тибиална хемимелия. J Child Orthop. 2008;2(3):169. doi:10.1007/S11832-008-0081-5
- Basso M, Camurri V, Frediani P, Boero S. Рядък случай на тибиална хемимелия, хирургичен метод и клинични резултати. Acta Orthop Traumatol Turc. 2018;52(4):315-319. doi:10.1016/J.AOTT.2017.11.004
- Pattinson RC, Fixsen JA. Управление и резултати при тибиална дисплазия. J Bone Joint Surg Br. 1992;74(6):893-896. doi:10.1302/0301-620X.74B6.1447253
- Paley D. Тибиална хемимелия: нова класификация и реконструктивни възможности. J Child Orthop. 2016;10(6):529. doi:10.1007/S11832-016-0785-X
- Matsuyama J, Mabuchi A, Zhang J, и др. Братя със случаи на тибиална хемимелия, родени от фенотипично нормални родители. J Hum Genet. 2003;48(4):173-176. doi:10.1007/S10038-003-0003-9
- Gollop TR, Lucchesi E, Martins RMM, Nione AS. Семейно проявление на раздвоен фемур и монодактиличен ектродактилия. Am J Med Genet. 1980;7(3):319-322. doi:10.1002/AJMG.1320070313
- Chong DY, Paley D. Хирургия за реконструкция на деформации при тибиална хемимелия. Children (Basel). 2021;8(6). doi:10.3390/CHILDREN8060461
- Jones D, Barnes J, Lloyd-Roberts GC. Вродена аплазия и дисплазия на тибията с запазена фибула. Класификация и лечение. J Bone Joint Surg Br.
- 10. Kalamchi A, Dawe R V. Вроден дефицит на тибията. J Bone Joint Surg Br. 1985;6(1):117. doi:10.1097/01241398-198601000-00038
- Weber M. Нова класификация и оценка за тибиална хемимелия. J Child Orthop. 2008;2(3):169-175. doi:10.1007/S11832-008-0081-5
- Paley D. Тибиална хемимелия: нова класификация и възможности за реконструкция. J Child Orthop. 2016;10(6):529. doi:10.1007/S11832-016-0785-X
- Shahcheraghi GH, Javid M. Функционална оценка при тибиална хемимелия (Възможно ли е също да спасим стъпалото при реконструкция?). J Pediatr Orthop. 2016;36(6):572-581. doi:10.1097/BPO.0000000000000513
- Balci HI, Sağlam Y, Bilgili F, Sen C, Kocaoğlu M, Eralp L. Предварителен доклад за ампутация срещу реконструкция при лечение на тибиална хемимелия. Acta Orthop Traumatol Turc. 2015;49(6):627-633. doi:10.3944/AOTT.2015.15.0005
- Провал на централизацията на фибулата при вроден дължинен дефицит на тибията – PubMed. Достъп на 30 юли 2023 г. https://pubmed.ncbi.nlm.nih.gov/2071619/
- Fernandez-Palazzi F, Bendahan J, Rivas S. Вроден дефицит на тибията: доклад за 22 случая. J Pediatr Orthop B. 1998;7(4):298-302. doi:10.1097/01202412-199810000-00008
- Farr S, Ganger R, Grill F. [Вродена тибиална хемимелия]. Orthopade. 2014;43(11):1016-1021. doi:10.1007/S00132-014-3017-4
- Hosny GA. Лечение на тибиална хемимелия без ампутация: предварителен доклад. J Pediatr Orthop B. 2005;14(4):250-255. doi:10.1097/01202412-200507000-00003
- Christini D, Levy EJ, Facanha FAM, Kumar SJ. Трансплантация на фибула при вродено отсъствие на тибията. J Pediatr Orthop. 1993;13(3):378-381. doi:10.1097/01241398-199305000-00020
- Frost HM. Механостат на костта: обновление от 2003 г. Anatomical Record – Part A Discoveries in Molecular, Cellular, and Evolutionary Biology. 2003;275(2):1081-1101. doi:10.1002/ar.a.10119
- The Art of Limb Alignment [3 изд.] – DOKUMEN.PUB. Достъп на 15 август 2023 г. https://dokumen.pub/the-art-of-limb-alignment-3nbsped.html
- Jones D, Barnes J, Lloyd-Roberts GC. Вродена аплазия и дисплазия на тибията с непокътната фибула. Класификация и лечение. J Bone Joint Surg Br. 1978;60(1):31-39. doi:10.1302/0301-620X.60B1.627576
- Weber M. Нова класификация и оценка за тибиална хемимелия. J Child Orthop. 2008;2(3):169-175. doi:10.1007/S11832-008-0081-5/ASSET/IMAGES/LARGE/10.1007_S11832-008-0081-5-FIG7.JPEG
- Basso M, Camurri V, Frediani P, Boero S. Рядък случай на тибиална хемимелия, хирургичен метод и клинични резултати. Acta Orthop Traumatol Turc. 2018;52:315-319. doi:10.1016/j.aott.2017.11.004
- Jayakumar SS, Eilert RE. Трансплантация на фибула при вродено отсъствие на тибията. http://journals.lww.com/clinorthop
- Hootnick DR, Packard DS, Levinsohn EM, Cady RB. Аномалии на меки тъкани при пациент с вродена аплазия на тибия и талокалканеална синхондроза. Teratology. 1987;36(2):153-162. doi:10.1002/TERA.1420360202
- Chinnakkannan S, Das RR, Rughmini K, Ahmed S. Случай на двустранна тибиална хемимелия тип VIIa. Indian J Hum Genet. 2013;19(1):108-110. doi:10.4103/0971-6866.112924
- Lloyd S, Rashid AHA, Das S, Ibrahim S. Ампутация през коляното при пациент с фокален дефицит на проксималния фемур и тибиална хемимелия: хирургична анатомия и клинични последствия. Anat Sci Int. 2014;89(2):122-125. doi:10.1007/S12565-013-0211-0
- Fujii H, Doi K, Baliarsing AS. Транстибиална ампутация с плантарен лоскут при вроден дефицит на тибията. Clin Orthop Relat Res. 2002;403(403):186-190. doi:10.1097/00003086-200210000-00027
- Sulamaa M, Ryöppy S. Вродено отсъствие на тибията. http://dx.doi.org/103109/17453676408989329. 2009;34(4):337-348. doi:10.3109/17453676408989329
- Sepúlveda M, Téllez C, Villablanca V, Birrer E. Дистални феморални фрактури при деца. EFORT Open Rev. 2022;7(4):264. doi:10.1530/EOR-21-0110
- BROWN FW. Конструкция на колянна става при вродено пълно отсъствие на тибия (параксилна хемимелия тибия). Предварителен доклад. 1965. http://journals.lww.com/jbjsjournal
- Behr J, Friedly J, Molton I, Morgenroth D, Jensen MP, Smith DG. Болка и влияние на болката при възрастни с ампутация на долен крайник: сравнение на нивата колянна дисарткулация, транстибиална и трансфеморална ампутация. J Rehabil Res Dev. 2009;46(7):963-972. doi:10.1682/JRRD.2008.07.0085


 Случай 1
Случай 1